Habla uno de los mayores experto en cuidados paliativos de España
 |
| El doctor Bátiz es uno de los mayores expertos en cuidados paliativos en España |
Este miércoles la Conferencia Episcopal ha presentado un importante documento Sembradores de esperanza. Acoger, proteger y acompañar en la etapa final de esta vida precisamente en un momento en el que la eutanasia vuelve a estar encima de la mesa en el debate político en España y está más cerca que nunca de poder ser legalizada.
El texto episcopal ha sido presentado por el obispo Mario Iceta, que además es médico y experto en Bioética, la enfermera Encarnación Isabel Pérez y el médico Jacinto Bátiz. (Lea aquí un resumen de la presentación). Precisamente, este último es uno de los grandes expertos en España en cuidados paliativos. Entre 1993 y 2017 fue el jefe de Área de Cuidados Paliativos del Hospital San Juan de Dios de Santurce (Vizcaya) y ahora dirige el Instituto para Cuidar Mejor.
El doctor Bátiz ha hablado en una entrevista con Religión en Libertad de la pertinencia de este documento episcopal y de los riesgos de legalizar en estos momentos una ley de eutanasia cuando la realidad es que lo que urge es un desarrollo de los cuidados paliativos.
-¿Por qué es necesario que la Iglesia se manifieste y haga un documento de este tipo?
-Creo que es importante que la Iglesia se manifieste porque somos muchos los católicos que somos pacientes y que somos profesionales. Aquí se está jugando con un tema que es muy importante, que es aliviar el sufrimiento de las personas que están al final de la vida. Los sanitarios conocemos muy bien sobre cómo aliviar el sufrimiento, sobre todos los médicos, aunque también enfermeras y todo el personal que atiende a los pacientes al final de la vida, incluso psicólogos, trabajadores sociales o pastoralistas. Pero destaco lo de los médicos porque nosotros en nuestro código de deontología médica tenemos reflejado en el capítulo 7 la atención médica al final de la vida y cómo tenemos que atender al paciente para aliviar su sufrimiento, que es al final lo que nos preocupa.
Por eso cuando se nos plantea la posibilidad, aunque sea a petición del paciente, de que tenemos que provocar la muerte esto va contra lo que como cristianos creemos. Cada grupo debe poder significarse en ciertas cuestiones. Lo mismo que los partidos políticos tienen sus ideas al respecto. Cualquier institución tiene derecho a hacerlo y que la Iglesia lo haga me parece muy oportuno.
-¿En qué incide más este documento episcopal? ¿Cuáles son sus líneas maestras?
- Sobre todo en lo que refleja o intenta reflejar el título: ser sembradores de esperanza. Trata de ofrecer esperanza a los enfermos que están sufriendo o van a sufrir, que sepan que los profesionales estaremos ahí para ayudarles a no sufrir, tratar sus síntomas con la máxima energía posible sabiendo que aunque a veces tengamos que aumentar dosis y con esto puede adelantarse la muerte, no intencionada por supuesto, y esto no es eutanasia sino una buena práctica médica. También trataríamos de evitar pruebas innecesarias y tratamientos inútiles en estas circunstancias del final de la vida que le harían sufrir más que la propia enfermedad. Y si esto no hubiera resuelto el sufrimiento tendríamos la herramienta de la sedación paliativa. Creo que estas son las ofertas que desde el punto de vista sanitario se hacen.
Lo que este documento intenta es reforzar lo anterior y plantea acoger, proteger y acompañar a los pacientes en el final de su vida. No se trata de confrontar posturas y decir que los que están a favor de la eutanasia son malos y nosotros somos buenos. Esta confrontación aquí no tiene ningún sentido. Lo que importa es la persona que está enferma y a la que tenemos que darle solución a un sufrimiento. Desde la perspectiva de los paliativistas, en el que me incluyo, lo que pretendemos es tratar de aliviar el sufrimiento sabiendo que no es necesario tener que acabar con la vida para que el sufrimiento deje de ocurrir, podemos aliviarlo sin morir. Esto es lo que entendemos y lo que este documento refuerza.
-¿Qué ofrece desde una óptica cristiana?
- Desde la perspectiva católica da argumentos antropológicos y cristianos sobre que el sufrimiento tiene también tiene su sentido. Esto no quiere decir que la Iglesia esté a favor del sufrimiento, pero el documento da sentido a la vida y cuando ésta no es tan placida y buena por una enfermedad también hay que tratar de darle sentido. Es un documento positivo y no hay que verlo como una postura de la iglesia que intenta mirar a otro lado con el sufrimiento. Ni la iglesia ni ningún médico mira hacia otro lado con el sufrimiento.
-La eutanasia está ya en el centro del debate político.¿Son compatibles la eutanasia y los paliativos, o el primero se come al segundo?
-Durante 25 años he atendido a personas al final de la vida y he aplicado los cuidados paliativos. Muy pocos pacientes me han pedido la eutanasia. Cuando lo han hecho y les he preguntado por qué, me han dicho que lo que no quieren es sufrir y vivir con ese sufrimiento. Yo les he ofrecido todo lo que he dicho anteriormente para aliviar su sufrimiento y ya no lo volvieron a pedir más.
Entonces, ¿por qué se dejan tantas veces en un segundo plano los cuidados paliativos?
Ante lo que te he contado entiendo que lo primero que hay que hacer es una ley de cuidados paliativos, una ley de atención médica al final de la vida de calidad, universal y equitativa. Que no dependa de que haya leyes autonómicas donde sea distinto morir en una comunidad que en otra.
Lo primero debe ser una ley de atención médica al final de la vida y si una vez que esta ley está universalizada y todos los ciudadanos pueden acceder a ella hay ciudadanos que aún así persisten en acabar con su vida entonces los políticos sí podrían plantear una ley. Pero la OMS ya lo dijo en 1993, un gobierno que antes de elaborar una ley de cuidados paliativos aprueba la eutanasia es un gobierno irresponsable.
-Según su experiencia, si hubiera una ley de cuidados paliativos eficaz y aplicable a todo el mundo, ¿la eutanasia sería algo residual?
- Lo que yo entiendo es que seguiría habiendo quien la quisiera. Comprendo que haya gente que a pesar de que se le trate y controlen los síntomas no quiera seguir viviendo bajo control médico, o no tenga familia que lo acoja u otras circunstancias. Todos tenemos experiencias de que si te han echado del trabajo, te has arruinado o te ha dejado la pareja quieres morirte, pero si al cabo de un ato compruebas que todo eso no era verdad si no una fantasía ya no quieres morirte, quieres seguir viviendo.
Hemos tenido experiencia con pacientes que querían morirse porque consideraban que eran una carga para la familia y cuando por ejemplo les hemos demostrado que la familia quería mostrarle su cariño por todo lo que había hecho por los hijos o los nietos, el paciente que quería la eutanasia cambió de opinión y quiso vivir y disfrutar de ese cariño que le han demostrado. Sigo insistiendo en que puede haber gente y la habrá que solicite la eutanasia. Pero de ahí a que sea prioritaria una ley de la eutanasia a una ley de cuidados paliativos hay una diferencia grande.


-¿Un paciente que está sufriendo mucho, ¿es libre para decidir sobre su vida teniendo en cuenta que un argumento que se suele utilizar para defender la eutanasia es el principio de autodeterminación?
- Desde mi perspectiva creo que no. Hay que pensar que incluso el propio suicidio, el normal, no se hace por decisión autónoma sino por escapar de la vida por no enfrentarse a ella ante las dificultades. En el fondo generan un problema a los que le rodean. Todos sabemos cómo se quedan los familiares de quienes se suicidan. La libertad de las personas debe estar en relación a la libertad y derechos de los demás. En esta sociedad no estamos solos, estamos en relación con los demás.
En paliativos hay pacientes a los que se les informan de alternativas sabiendo que si toma una decisión que le has planteado puede llevarle a la muerte, pero si es consciente y lo ha decidido está en su perfecto derecho, hay que respetarle. Pero la autodeterminación a quererse morir en cualquier momento, por quién y cómo es lo que no queremos que llegue a aparecer en una ley porque sería terrible.
-Hay médicos de medicina general que creen que una ley de eutanasia no les afectará personalmente y que no tendrán que aplicarla, ¿es cierto?
- Estos médicos deben leerse el borrador de la ley, que dice que el paciente puede elegir dónde morirse, dónde aplicarle la eutanasia o el suicidio asistido, ya sea en el hospital o en su propia casa. Con lo cual si es en su domicilio, este médico de cabecera como su paciente le diga que quiere aplicarse la eutanasia tendrá que ir a su casa. Segundo, si en vez de la eutanasia quiere el suicidio asistido este médico tendrá que procurarle los medicamentos, llevárselos a casa, dárselos, que los tome y esperar a que hagan efecto hasta que se muera. Todo esto puede durar mucho tiempo por lo cual si no se tiene tiempo para ver a los enfermos diariamente por la carga de trabajo ya me dirás de dónde sacará el tiempo para esto.
Estos médicos desconocen el contenido del borrador. Por ello cuando se leen encuestas de colegios de médicos sobre la eutanasia, muchos están a favor. Pero, ¿quiénes contestan? No es lo mismo que conteste un médico generalista, que piensa que no tiene que hacer nada con la eutanasia con otros que hacemos paliativos y sabemos cómo aliviar el sufrimiento. Y no es lo mismo un oncólogo o radiólogo que uno que está siempre en un laboratorio.
-Usted es actualmente el director del Instituto de Sensibilización, Formación, Investigación e Innovación para Cuidar Mejor del Hospital San Juan de Dios de Santurce. ¿Cómo se cuida mejor al final de la vida?
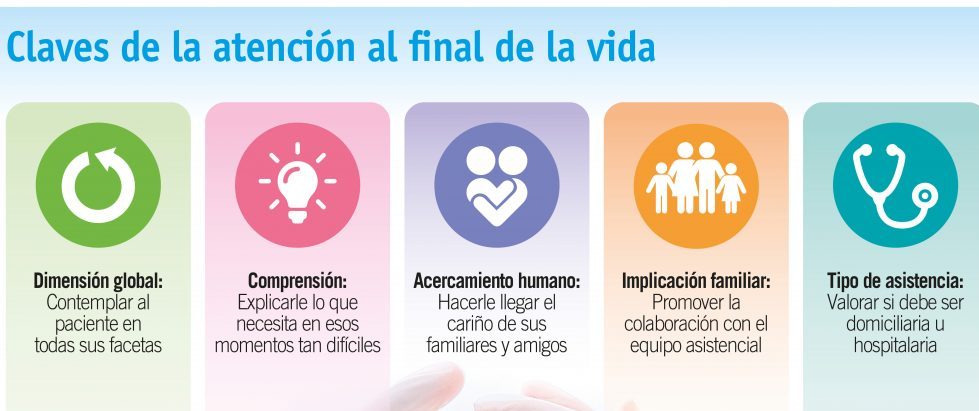
- Primero, no abandonando al enfermo. Acompañándole, escuchándole, tratando de comprender todas sus necesidades. No solo tiene necesidades físicas o biológicas sino también emocionales o psicológicas, sociales o familiares y espirituales o trascendentales. Las necesidades de un enfermo al final de la vida son cuatridimensionales y tenemos que abordar las cuatro. En definitiva, no hay que prolongar innecesariamente la agonía pero tampoco acortar precipitadamente la vida de la persona sino ayudarle a no sufrir mientras llega la muerte.
No hay comentarios:
Publicar un comentario